Khi được tư vấn về phác đồ điều trị, hầu hết bệnh nhân đều đặt câu hỏi ung thư dạ dày có nên mổ không. Phẫu thuật cắt dạ dày mang lại lợi ích lớn nếu thực hiện đúng thời điểm và đúng chỉ định. Tuy nhiên, ở một số giai đoạn nhất định, mổ không còn mang lại giá trị tối ưu. Bài viết dưới đây sẽ phân tích các yếu tố giúp bệnh nhân hiểu rõ hơn về quyết định này.
Mục lục
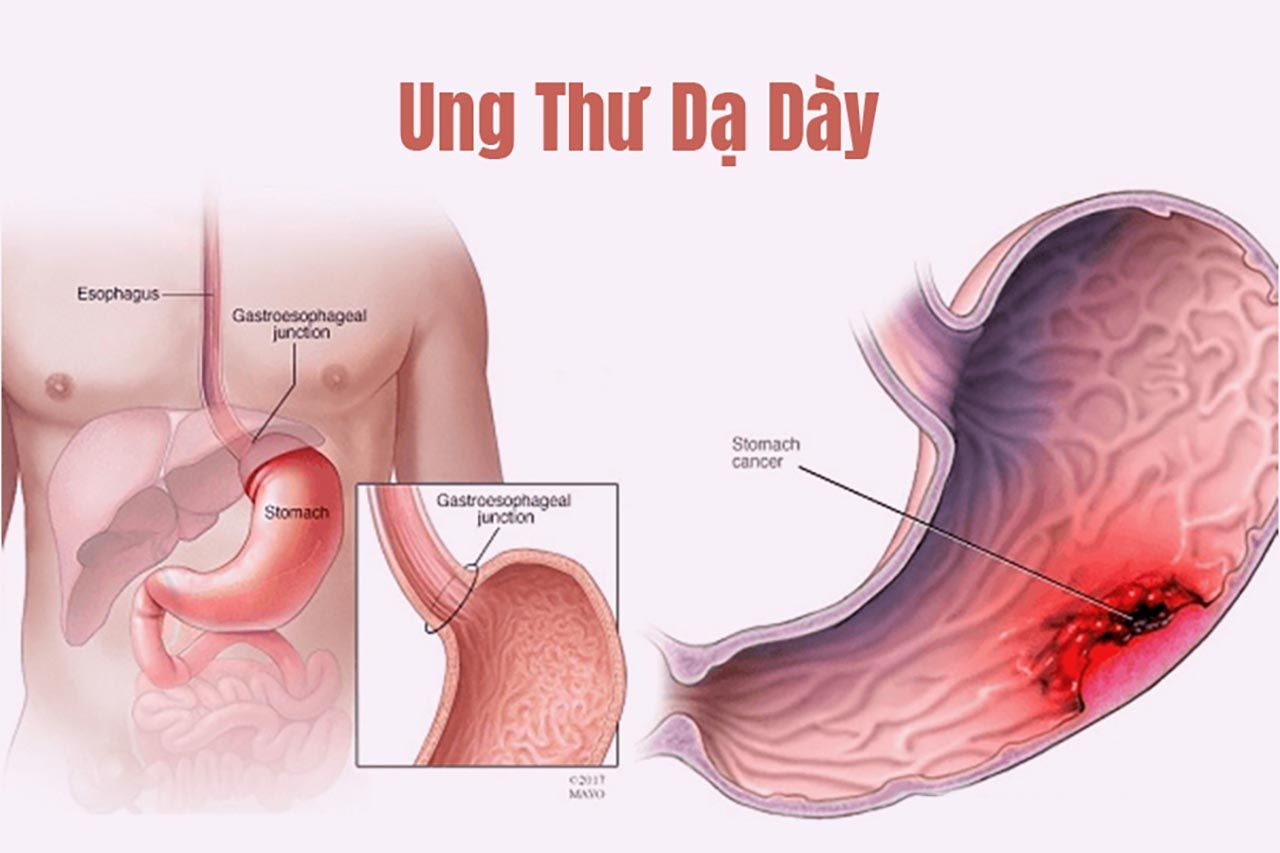
I. Ung thư dạ dày có nên mổ không?
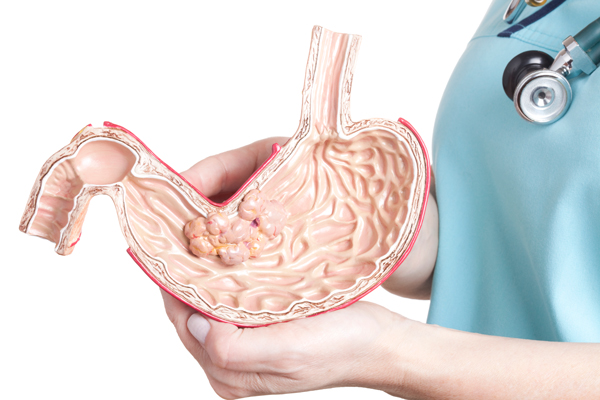
Phẫu thuật là phương pháp quan trọng nhất trong điều trị ung thư dạ dày vì mục tiêu chính là loại bỏ hoàn toàn khối u và ngăn bệnh tiến triển nặng hơn. Tuy nhiên, không phải người bệnh nào cũng có thể phẫu thuật, điều này phụ thuộc vào giai đoạn bệnh và thể trạng từng người.
1. Khi nào người bệnh nên mổ?
Bạn sẽ được chỉ định phẫu thuật nếu đáp ứng các điều kiện sau:
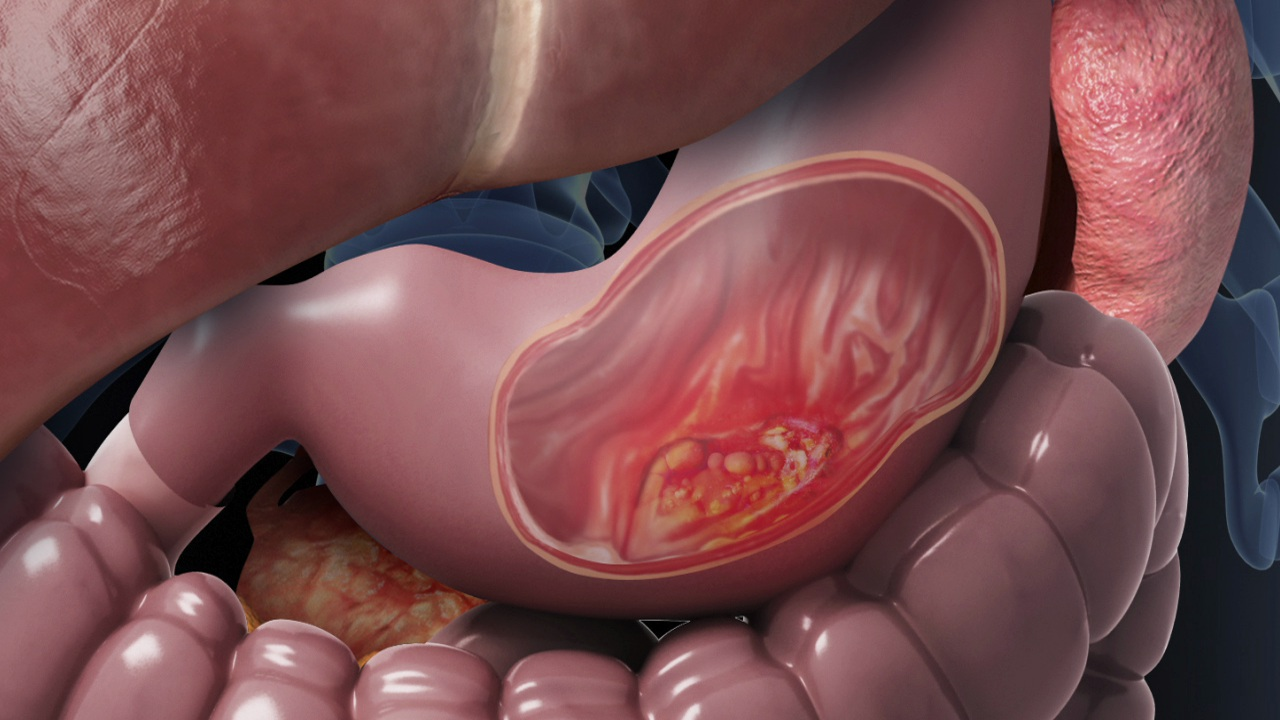
- Ung thư giai đoạn sớm (T1-T2): Khối u còn nhỏ, mới xâm lấn lớp nông của dạ dày, khả năng loại bỏ triệt để rất cao.
- U còn khu trú, chưa di căn xa: Nghĩa là tế bào ung thư chưa lan đến gan, phổi hay phúc mạc, nên phẫu thuật vẫn còn hiệu quả.
- Thể trạng đủ tốt: Tim, phổi, huyết áp và dinh dưỡng của bạn đảm bảo cho gây mê và quá trình hồi phục sau mổ.
2. Khi nào không nên mổ?
Bác sĩ sẽ không khuyến cáo phẫu thuật nếu:
- Ung thư đã di căn xa: Khi tế bào ung thư lan đến gan, phổi, xương hoặc phúc mạc, việc mổ không còn mang lại lợi ích rõ ràng.
- Thể trạng quá yếu: Người bệnh suy kiệt, lớn tuổi hoặc mắc bệnh nền nặng (tim mạch, hô hấp…) có nguy cơ không chịu được phẫu thuật và gây mê. Trong các trường hợp này, bác sĩ thường ưu tiên điều trị giảm nhẹ, hóa trị hoặc chăm sóc hỗ trợ.
Phẫu thuật là phương pháp điều trị mang tính quyết định trong nhiều trường hợp ung thư dạ dày, nhưng không thể áp dụng cho tất cả mọi người. Việc có nên mổ hay không cần được đánh giá kỹ lưỡng dựa trên giai đoạn bệnh và sức khỏe tổng thể của từng bệnh nhân.
III. Các phương pháp phẫu thuật điều trị ung thư dạ dày
Sau khi giải đáp được câu hỏi “Ung thư dạ dày có nên mổ không?”. Thì bạn đọc cần hiểu hơn về các phương pháp phẫu thuật điều trị ung thư dạ dày. Tùy thuộc vào giai đoạn bệnh, vị trí khối u và thể trạng người bệnh, bác sĩ sẽ chỉ định một trong các kỹ thuật dưới đây.
1. Nội soi cắt niêm mạc
Nội soi cắt niêm mạc là phương pháp ít xâm lấn nhất, chỉ dành cho những trường hợp ung thư được phát hiện ở giai đoạn rất sớm, khi tế bào ác tính chỉ nằm ở lớp niêm mạc và chưa xâm lấn sâu, chưa di căn hạch.
- EMR (Endoscopic Mucosal Resection): cắt lấy khối u nhỏ nằm ở bề mặt niêm mạc.
- ESD (Endoscopic Submucosal Dissection): cho phép cắt trọn khối u lớn hơn và sâu hơn trong lớp dưới niêm.
Ưu điểm: không để lại sẹo ngoài da, ít đau, hồi phục nhanh, vẫn giữ nguyên dạ dày.
Hạn chế: chỉ áp dụng được cho <10% bệnh nhân vì điều kiện rất nghiêm ngặt.
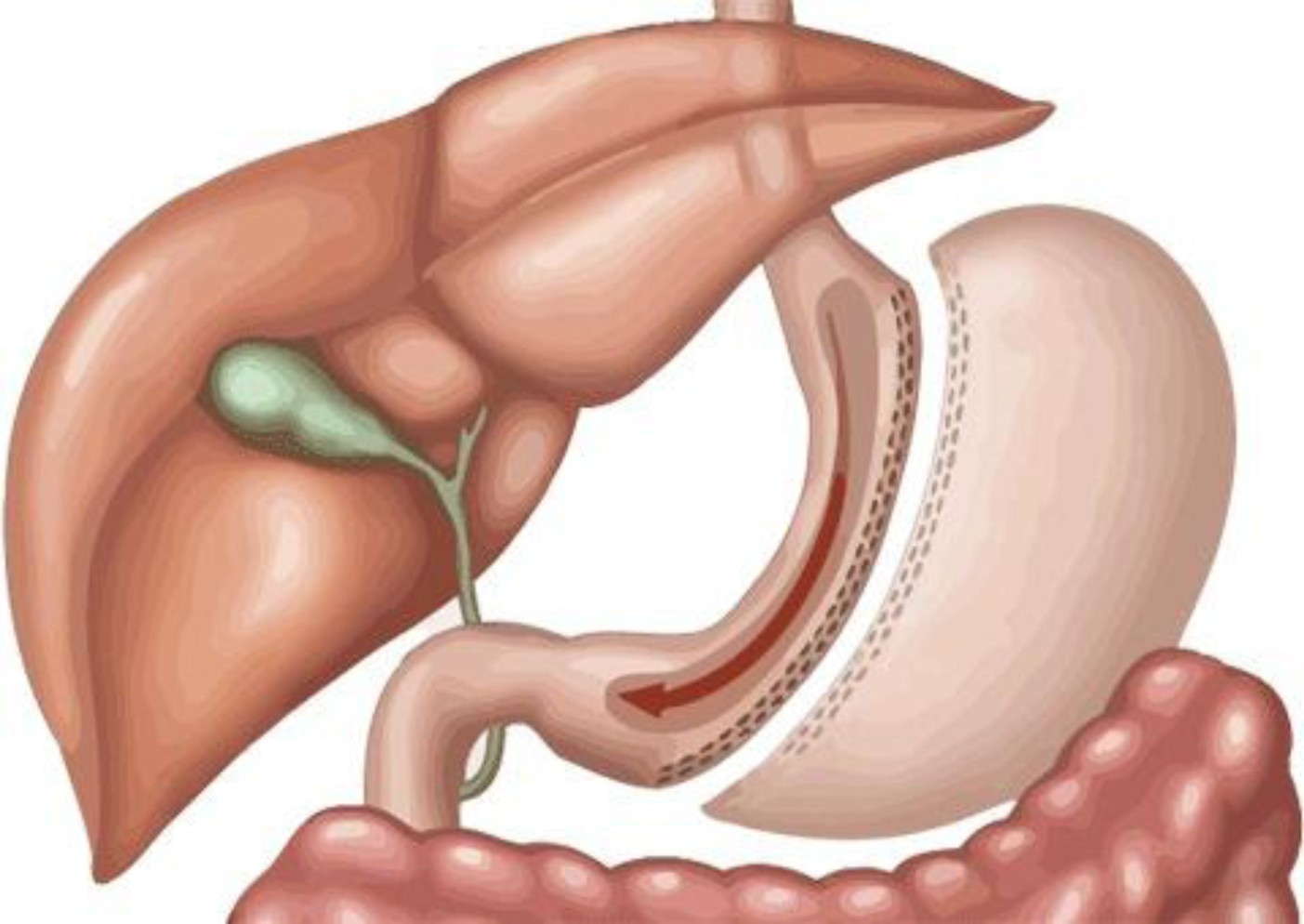
2. Cắt bán phần dạ dày
Cắt bán phần dạ dày là phương pháp phổ biến khi khối u nằm ở phần dưới dạ dày (hang vị) và chưa lan rộng.
- Bác sĩ sẽ cắt bỏ phần dưới của dạ dày, giữ lại phần trên.
- Sau đó nối phần dạ dày còn lại với ruột non để thức ăn đi xuống bình thường.
Ưu điểm:
- Giữ lại một phần dạ dày nên người bệnh ăn uống dễ thích nghi hơn.
- Ít gây sụt cân và thiếu hụt dinh dưỡng so với cắt toàn bộ.
Nhược điểm:
- Vẫn có nguy cơ trào ngược mật hoặc dumping syndrome, nhưng thấp hơn.
3. Cắt toàn bộ dạ dày khi u lan rộng hoặc nằm ở thân/tâm vị
Trong trường hợp khối u lớn, lan rộng hoặc ở vị trí khó bảo tồn dạ dày, bác sĩ sẽ phải cắt bỏ toàn bộ dạ dày và nối thực quản trực tiếp với ruột non.
Người bệnh sẽ ăn rất nhanh no và cần thời gian dài để thích nghi, nhưng đây vẫn là phương án cho hiệu quả điều trị cao nhất khi cần loại bỏ triệt để tế bào ung thư.
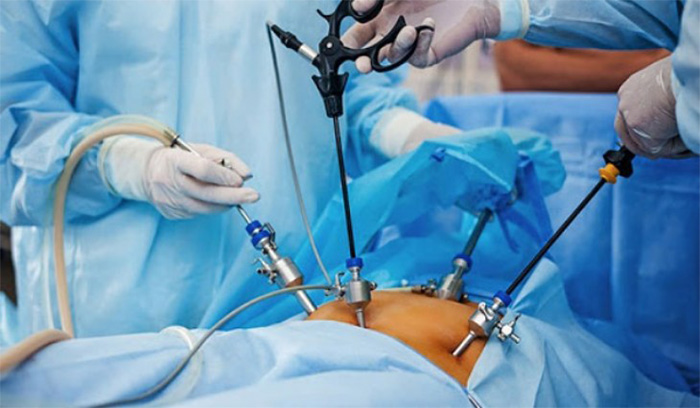
4. Mổ hở – Mổ nội soi – Mổ robot
- Mổ hở phù hợp với khối u phức tạp nhưng hồi phục chậm và gây đau nhiều hơn.
- Mổ nội soi mang lại vết mổ nhỏ, ít đau và phục hồi nhanh, nhưng đòi hỏi tay nghề cao.
- Mổ robot là phương pháp hiện đại nhất, thao tác chính xác, ít biến chứng và hồi phục rất nhanh, tuy nhiên chi phí cao và chỉ thực hiện tại các bệnh viện lớn.
5. Nạo vét hạch D1, D2
Ung thư dạ dày có khả năng lan hạch rất sớm. Vì vậy, nạo vét hạch là bước bắt buộc trong phẫu thuật.
- D1 lấy các nhóm hạch gần dạ dày, phù hợp với ung thư giai đoạn sớm.
- D2 lấy rộng hơn đến các nhóm hạch quanh mạch máu lớn, giúp giảm tái phát và tăng tỷ lệ sống, là tiêu chuẩn vàng trong ung thư dạ dày tiến triển.
Mức độ nạo hạch, đặc biệt là nạo hạch D2 có ảnh hưởng lớn đến khả năng sống còn và tiên lượng lâu dài của người bệnh.
IV. Mổ ung thư dạ dày có nguy hiểm không?
Phẫu thuật ung thư dạ dày vẫn có nguy cơ biến chứng, nhưng hầu hết đều có thể kiểm soát được nhờ kỹ thuật mổ nội soi và robot hiện nay. Người bệnh được gây mê an toàn, theo dõi sát sau mổ nên tỷ lệ biến chứng đã giảm nhiều so với trước.
1. Biến chứng sớm
- Chảy máu: xảy ra trong những ngày đầu, thường được xử lý kịp thời.
- Nhiễm trùng vết mổ: đỏ, sưng, rỉ dịch; điều trị bằng kháng sinh.
- Rò miệng nối: ít gặp nhưng nghiêm trọng, phát hiện sớm qua ống dẫn lưu.
2. Biến chứng muộn
- Sụt cân, ăn nhanh no trong vài tháng đầu.
- Kém hấp thu (đặc biệt vitamin B12).
- Dumping syndrome: đau bụng, tim đập nhanh, chóng mặt sau ăn.
Nguy cơ biến chứng cao hơn ở người lớn tuổi, suy dinh dưỡng hoặc có bệnh nền nên cần được đánh giá kỹ trước mổ. Nhờ kỹ thuật nội soi và robot hiện đại, tỷ lệ biến chứng đã giảm rõ rệt và quá trình hồi phục an toàn hơn. Phần lớn bệnh nhân hiện nay vẫn có thể ổn định sức khỏe tốt sau mổ khi được chăm sóc đúng cách.
V. Chăm sóc sau phẫu thuật ung thư dạ dày
Sau phẫu thuật ung thư dạ dày, người bệnh bước vào giai đoạn hồi phục quan trọng không kém gì ca mổ. Việc chăm sóc đúng cách sẽ giúp giảm biến chứng, rút ngắn thời gian nằm viện và tăng cơ hội phục hồi hoàn toàn.
1. Theo dõi tại viện
Trong những ngày đầu sau phẫu thuật, người bệnh sẽ được theo dõi liên tục:
- Cơn đau sau mổ: bác sĩ sẽ kiểm soát bằng thuốc giảm đau truyền tĩnh mạch. Mục tiêu là giúp người bệnh dễ thở, dễ vận động và giảm căng thẳng.
- Vết mổ: được kiểm tra mỗi ngày để phát hiện sớm dấu hiệu nhiễm trùng như đỏ, sưng, rỉ dịch hoặc sốt. Người bệnh chỉ cần giữ vùng mổ sạch, khô và tránh vận động mạnh.
- Ống dẫn lưu: giúp dẫn dịch dư thừa ra ngoài. Bệnh nhân thường cảm thấy hơi khó chịu nhưng đây là bước quan trọng để ngăn nhiễm trùng. Khi lượng dịch giảm, bác sĩ sẽ rút ống.
Nhìn chung, giai đoạn này có thể khiến người bệnh mệt mỏi, nhưng mọi chỉ số đều được theo dõi sát để đảm bảo an toàn tối đa.
2. Chế độ ăn theo từng giai đoạn sau mổ
Do dạ dày vừa được cắt bỏ một phần hoặc toàn bộ, việc ăn uống cần được tái thiết từng bước để hệ tiêu hóa thích nghi:
Giai đoạn 1: Nhịn ăn hoàn toàn (1-2 ngày đầu)
Người bệnh chỉ truyền dịch để nuôi cơ thể, giúp dạ dày và đường tiêu hóa có thời gian nghỉ ngơi.
Giai đoạn 2: Ăn lỏng hoàn toàn
Bắt đầu uống nước ấm, nước lọc, sau đó là súp loãng, cháo lỏng, sữa dễ tiêu. Mỗi lần chỉ uống một lượng nhỏ để tránh đầy bụng.
Giai đoạn 3: Ăn mềm, dễ tiêu
Cháo đặc, súp đặc, khoai nghiền, thịt xay nhuyễn… Người bệnh nên chia 6-8 bữa/ngày để tránh cảm giác nhanh no.
Giai đoạn 4: Ăn gần như bình thường
Tuy nhiên, để tốt cho sức khỏe, người bệnh vẫn nên tránh:
- Đồ chiên rán, cay nóng
- Rượu bia, nước có gas
- Thức ăn quá cứng, quá dai
Trong thời gian này, người bệnh có thể sụt cân hoặc ăn nhanh no, đây là phản ứng bình thường của cơ thể sau mổ.
3. Tập phục hồi chức năng
Vận động sớm là chìa khóa giúp người bệnh hồi phục nhanh:
- Ngay từ ngày 1 sau mổ: người bệnh được hướng dẫn ngồi dậy, xoay trở nhẹ nhàng trên giường.
- Ngày 2-3: tập đứng, đi lại chậm rãi trong phòng hoặc hành lang bệnh viện.
- Hít thở sâu và tập thở: giúp phổi nở tốt, giảm nguy cơ viêm phổi sau mổ.
- Vận động nhẹ nhàng vùng bụng theo hướng dẫn: giúp hạn chế dính ruột, biến chứng gây đau bụng, buồn nôn và rối loạn tiêu hóa về sau.
Càng vận động đúng cách, người bệnh càng sớm lấy lại sức, bớt đầy bụng và giảm đau.
4. Theo dõi tái khám định kỳ
Sau khi xuất viện, người bệnh cần tuân thủ lịch tái khám chặt chẽ để kiểm soát bệnh và phát hiện sớm nguy cơ tái phát. Trong 2 năm đầu, người bệnh nên tái khám 3-6 tháng/lần; sau 5 năm có thể giãn ra tùy tình trạng.
Thông thường, tái khám định kỳ gồm:
- Chụp CT để đánh giá ổ bụng và các hạch lân cận.
- Nội soi kiểm tra vị trí nối dạ dày – ruột (nếu còn dạ dày).
- Xét nghiệm máu, marker ung thư và kiểm tra thiếu máu, thiếu vitamin B12, tình trạng dinh dưỡng.
Các dấu hiệu cần quay lại bệnh viện ngay:
- Sụt cân nhanh, đau bụng kéo dài, nôn liên tục.
- Phân đen, nôn ra máu.
- Sốt, mệt lả, chán ăn kéo dài.
VI. Câu hỏi thường gặp
1. Mổ ung thư dạ dày bao lâu thì hồi phục?
Thời gian hồi phục phụ thuộc vào giai đoạn bệnh, phương pháp mổ (mổ mở hay nội soi), thể trạng và khả năng đáp ứng điều trị của mỗi người.
Thông thường, người bệnh cần 2-4 tuần để phục hồi sinh hoạt cơ bản và 2-3 tháng để cơ thể ổn định hoàn toàn hơn. Những trường hợp mổ nội soi thường hồi phục nhanh hơn. Điều quan trọng là bệnh nhân phải tuân thủ đúng hướng dẫn chăm sóc hậu phẫu, ăn uống đúng cách và tái khám đều đặn.
2. Sau mổ có ăn uống bình thường được không?
Có, nhưng không ngay lập tức. Người bệnh sẽ trải qua các giai đoạn:
- Nhịn ăn – truyền dịch vài ngày đầu.
- Ăn lỏng, dễ tiêu như cháo loãng, súp.
- Tăng dần độ đặc, sau đó mới tới ăn cơm, thức ăn bình thường.
Về lâu dài, bệnh nhân vẫn có thể ăn uống như người bình thường, nhưng cần tránh: đồ chiên rán, cay nóng, rượu bia, nước có gas và các thực phẩm khó tiêu. Ăn thành nhiều bữa nhỏ sẽ giúp tiêu hóa dễ dàng hơn.
3. Mỗi đợt hóa trị kéo dài bao lâu?
Một chu kỳ hóa trị ung thư dạ dày thường kéo dài 2-3 tuần, tùy phác đồ. Trong một chu kỳ, người bệnh sẽ có ngày truyền thuốc và ngày nghỉ để cơ thể hồi phục. Tổng thời gian hóa trị thường kéo dài 3-6 tháng, thậm chí lâu hơn nếu bác sĩ đánh giá cần duy trì điều trị nhằm kiểm soát bệnh.
Người bệnh có thể gặp tác dụng phụ, nhưng phần lớn sẽ giảm khi kết thúc từng chu kỳ.
4. Xạ trị ung thư dạ dày sống được bao lâu?
Khả năng sống phụ thuộc vào giai đoạn bệnh, thể trạng và mức độ đáp ứng xạ trị.
- Nếu xạ trị hỗ trợ sau phẫu thuật, tỷ lệ sống thường tốt hơn nhờ giảm nguy cơ tái phát.
- Nếu dùng xạ trị khi bệnh ở giai đoạn muộn, mục tiêu chủ yếu là giảm triệu chứng, kéo dài thời gian sống.
Không có một con số chung cho tất cả, nhưng nhìn chung, những bệnh nhân phát hiện sớm, kết hợp phẫu thuật, hóa trị, xạ trị theo chỉ định sẽ có tiên lượng sống cao hơn đáng kể.
5. Cắt hết dạ dày có sao không?
Cắt toàn bộ dạ dày sẽ ảnh hưởng đáng kể đến tiêu hóa, nhưng người bệnh vẫn có thể sống bình thường nếu thích nghi tốt. Một số thay đổi có thể gặp:
- Sụt cân trong vài tháng đầu.
- Hấp thu dinh dưỡng giảm, cần bổ sung vitamin B12 định kỳ.
- Ăn nhanh no, phải chia thành nhiều bữa nhỏ.
- Dễ gặp hội chứng “dumping syndrome” (đầy bụng, chóng mặt sau ăn) nhưng tình trạng này có thể cải thiện theo thời gian.
Về lâu dài, nhiều bệnh nhân vẫn sinh hoạt, làm việc và ăn uống ổn định khi được hướng dẫn đúng và theo dõi đều đặn.
Qua các phân tích trên, việc xác định ung thư dạ dày có nên mổ không đòi hỏi sự cân nhắc khoa học dựa trên từng trường hợp cụ thể. Dù phẫu thuật mang lại nhiều cơ hội, không phải tất cả bệnh nhân đều phù hợp. Do đó, việc thăm khám tại cơ sở y tế uy tín và theo dõi sát sao phác đồ điều trị là điều rất quan trọng để đảm bảo kết quả tốt nhất.
Dược sĩ Nguyễn Thị Thu – Tốt nghiệp chuyên ngành Quản lý và cung ứng thuốc – Cao đẳng dược TW Hải Dương với 6 năm kinh nghiệm trong lĩnh vực trình dược, đã thực tập, công tác tại nhiều nhà thuốc khác nhau.